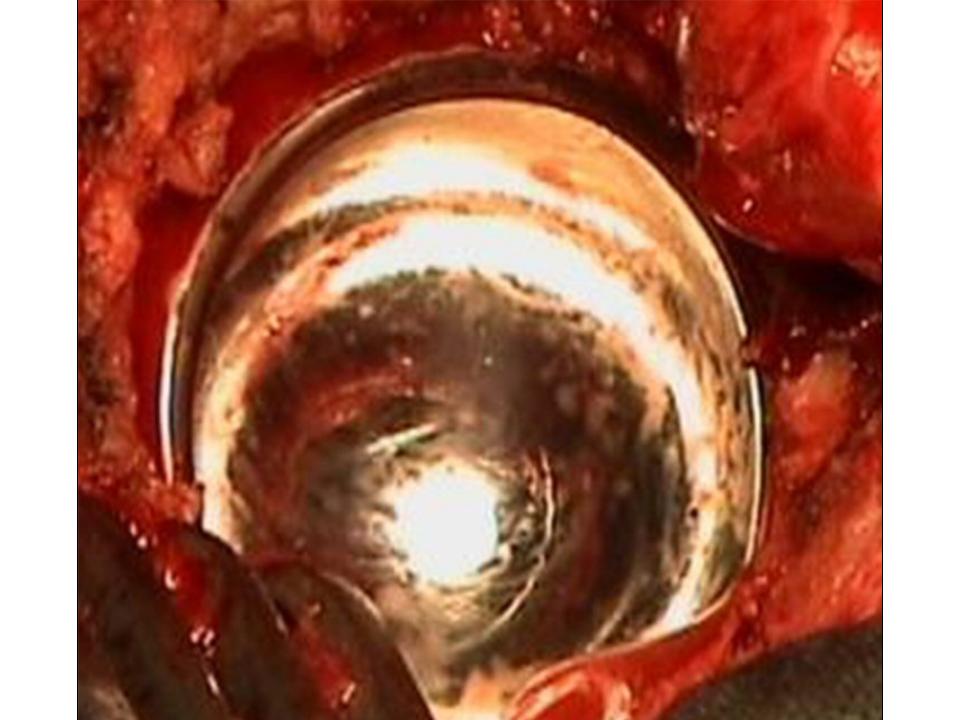
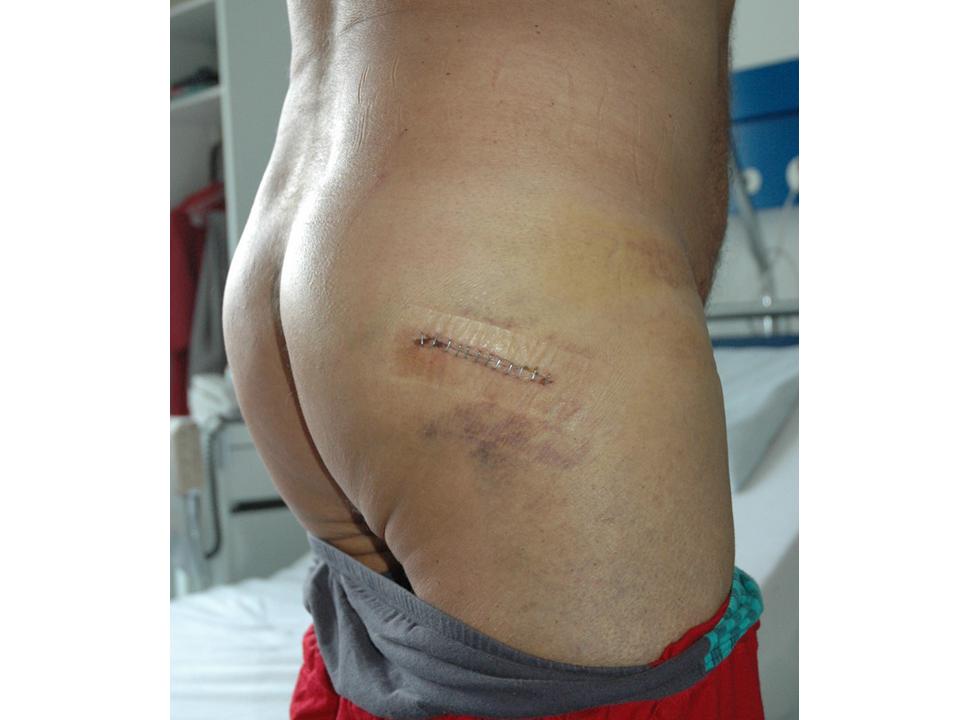
Im deutschsprachigen Europa wurden Hüften lange Zeit durch einen sogenannten transglutealen Hüftzugang eingesetzt. Dazu muss ein die für das Gehen äusserst wichtiger Gesässmuskel, der Musculus glutaeus medius, vom Hüftknochen abgetrennt werden, um den Zugang zum Gelenk freizugeben. Anschliessend muss dieser Muskel wieder angenäht werden. Diese Nähte dürfen jedoch nicht belastet werden. Dazu muss der Patient während sechs bis acht Wochen zwingend an Gehstöcken die operierte Hüfte entlasten. Erst dann ist der Muskel wieder genügend angewachsen, um die Belastung beim Gehen auszuhalten. Durch die lange Schonung ist er dann aber geschwächt und benötigt noch einmal einige Zeit, um sich wieder zu kräftigen. Bereits ein einfacher Fehltritt kann während der Entlastungsphase dazu führen, dass der angenähte Muskel wieder abreisst. Dies wird anfänglich oft gar nicht bemerkt. Später besteht aber ein Unvermögen, beim Gehen das Becken waagerecht zu halten. Der Patient muss dann entweder einen Gehstock auf der gesunden Seite benutzen oder aber sein Gewicht stark auf die operierte Seite verlagern und entsprechend stark hinken. Rennen, etliche Sportarten oder das Tragen von Lasten ist dann kaum mehr möglich. Diese nicht so seltene Komplikation der sogenannten Abduktoreninsuffizienz ist für alle Beteiligten meist sehr frustrierend kann später oft nur ungenügend behoben werden. Der Arzt denkt, der Patient habe nicht genügend aufgepasst, der Patient ist überzeugt, der Arzt hätte etwas falsch gemacht.
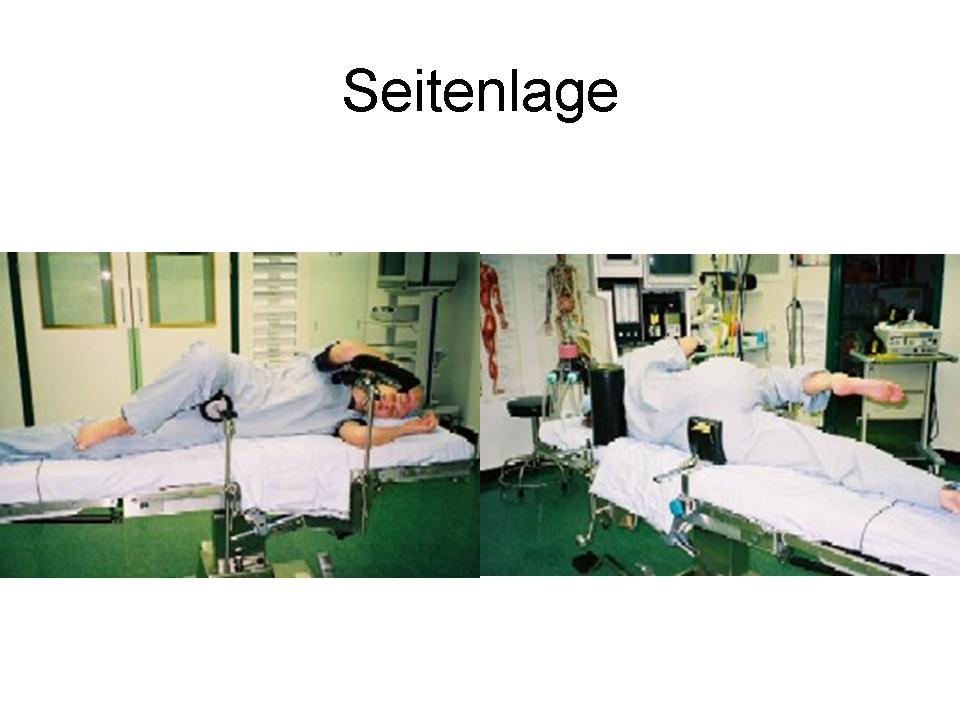
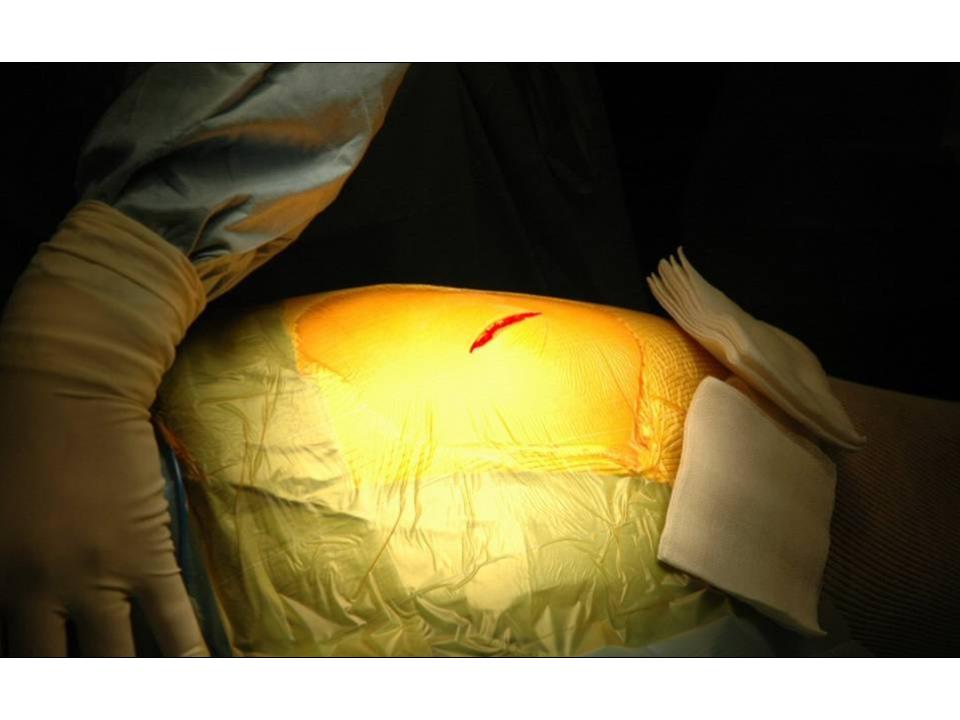
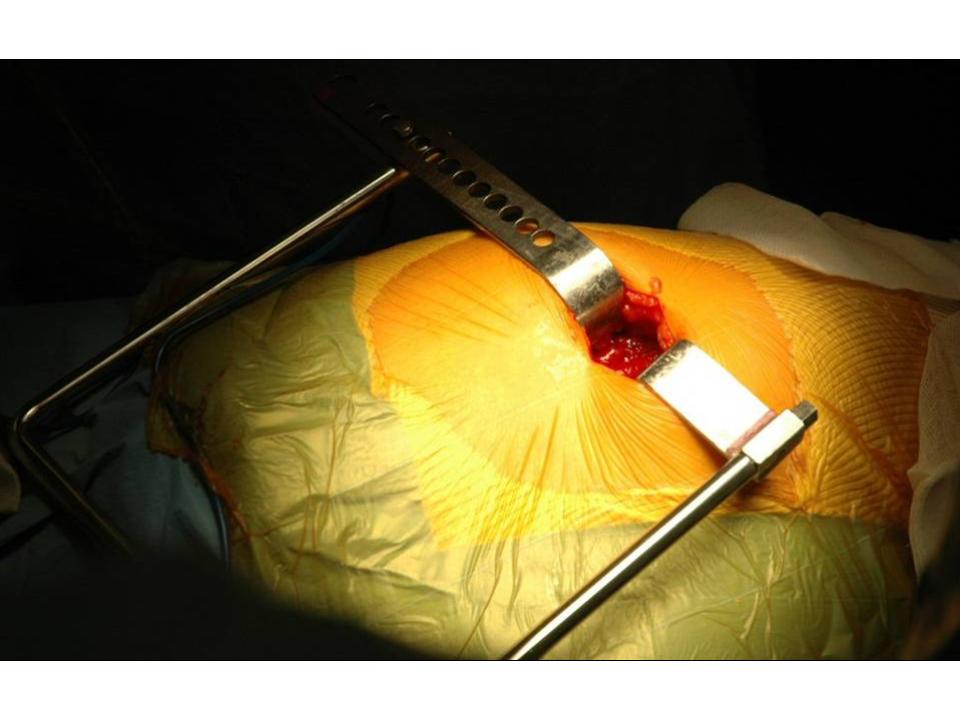
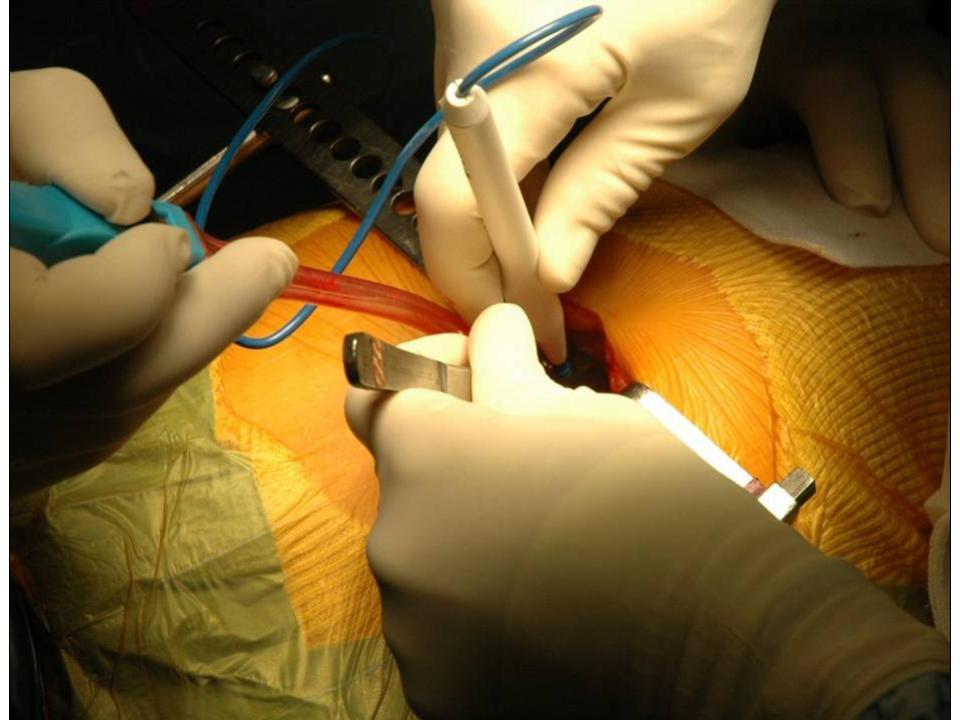
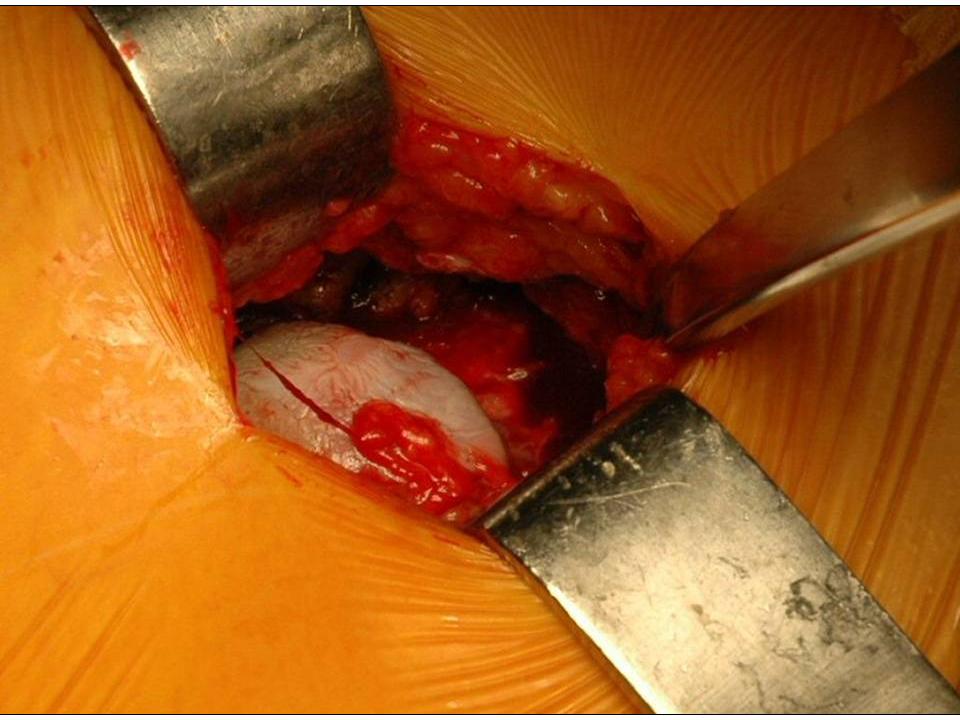
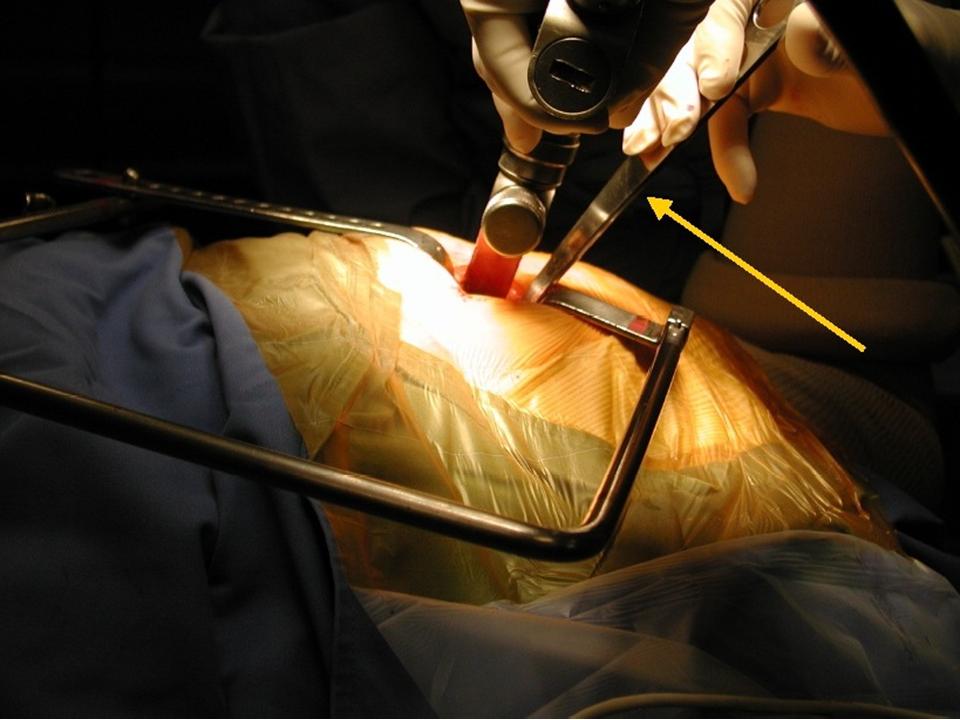
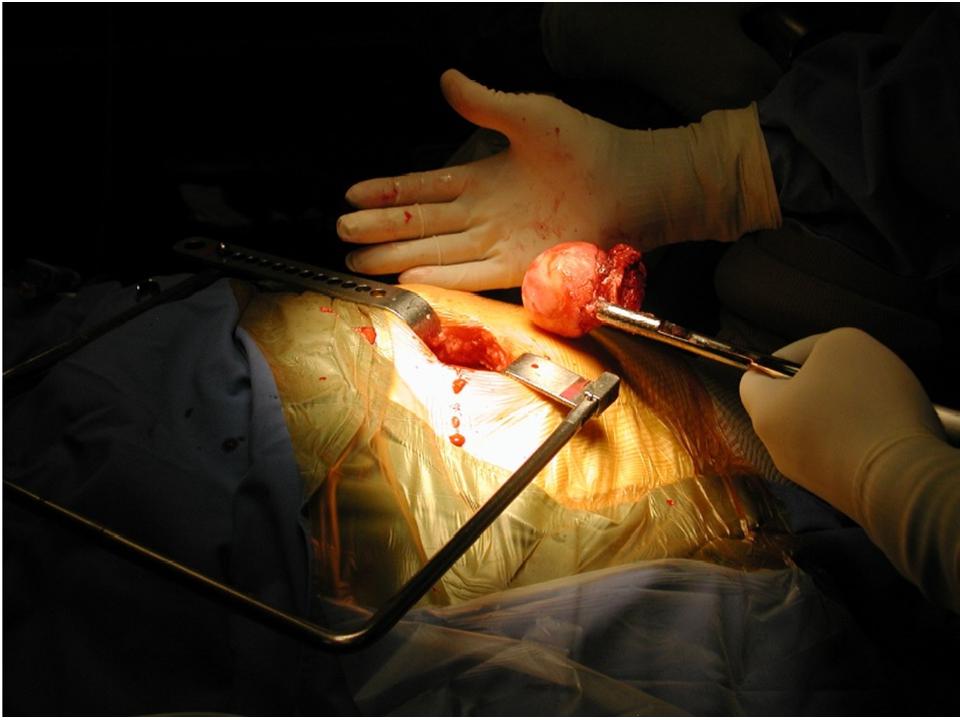
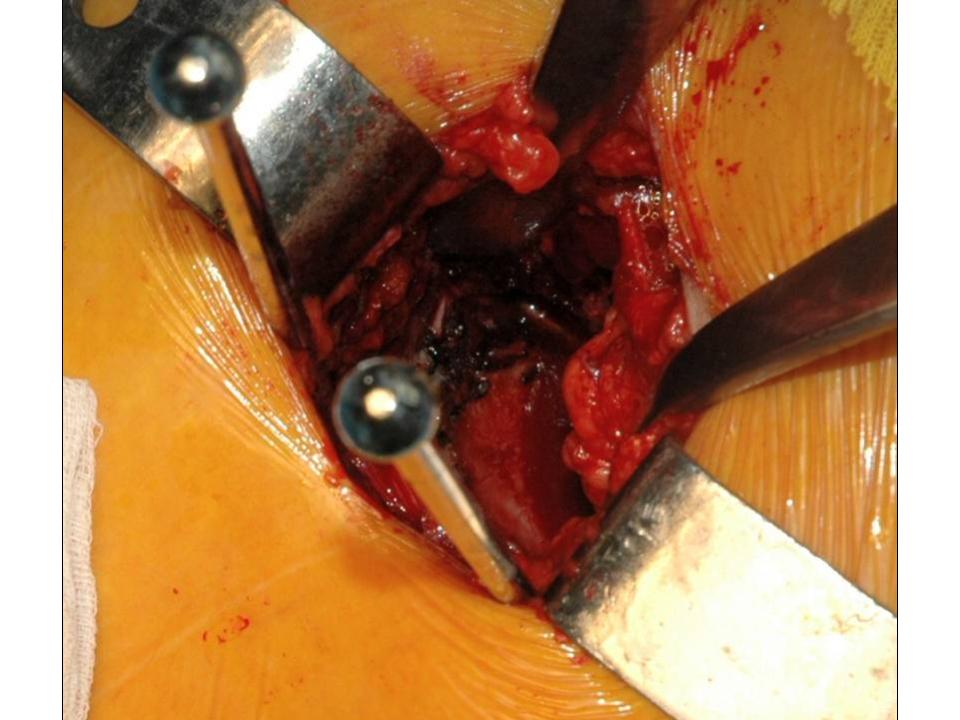
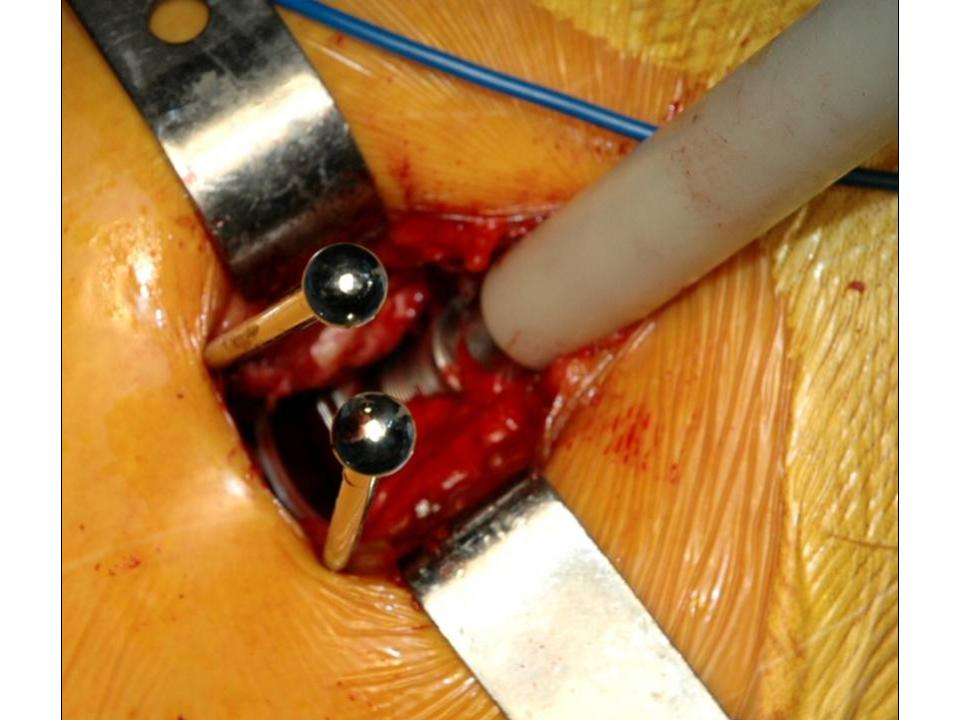
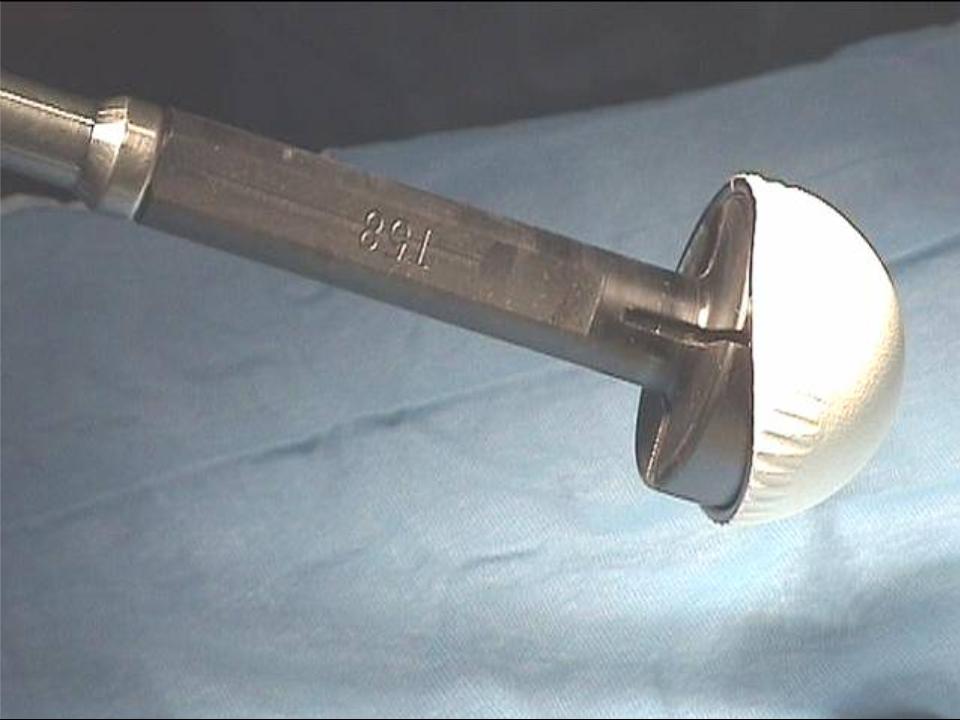
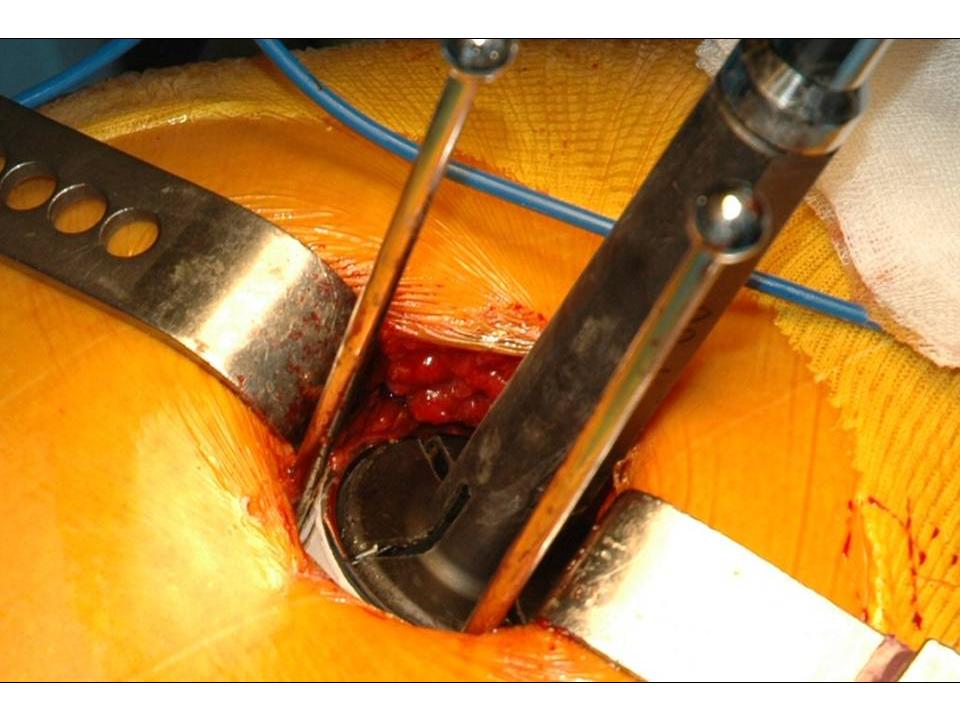
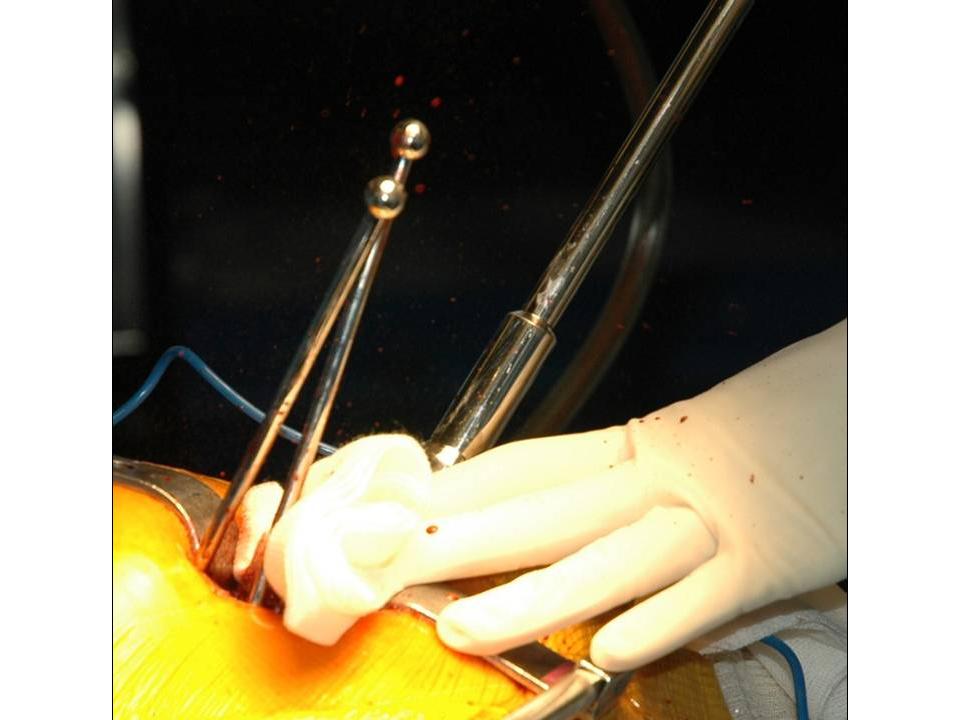
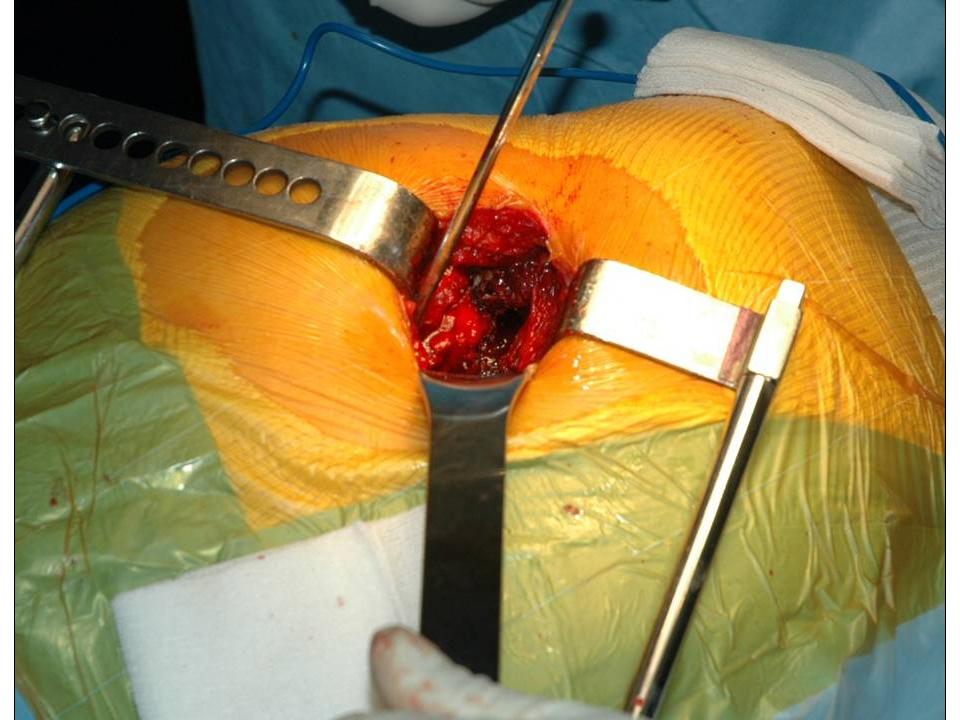
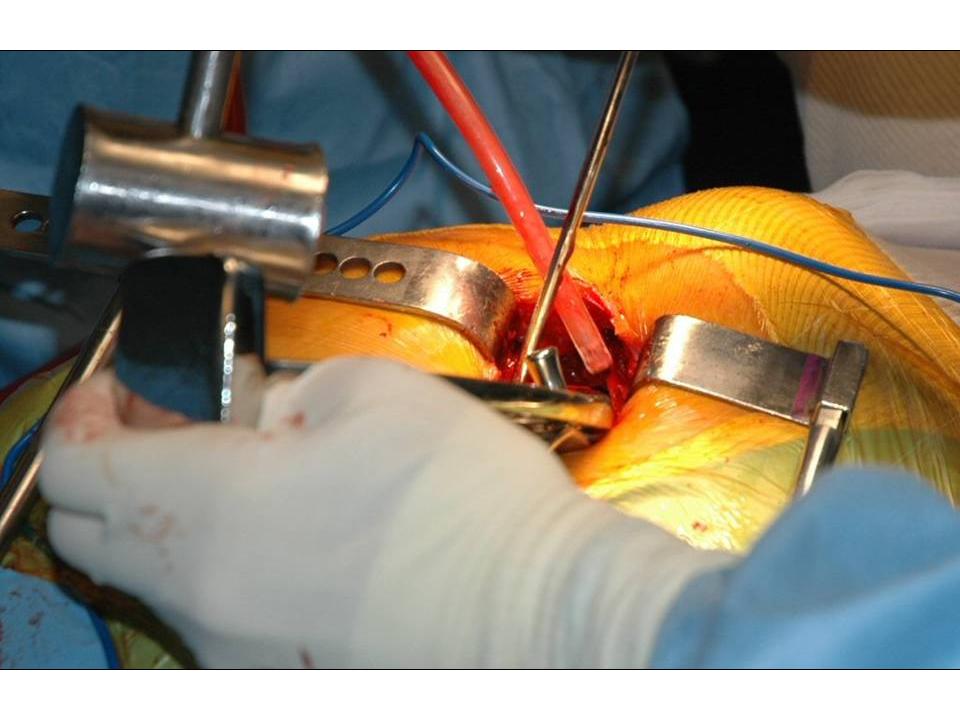
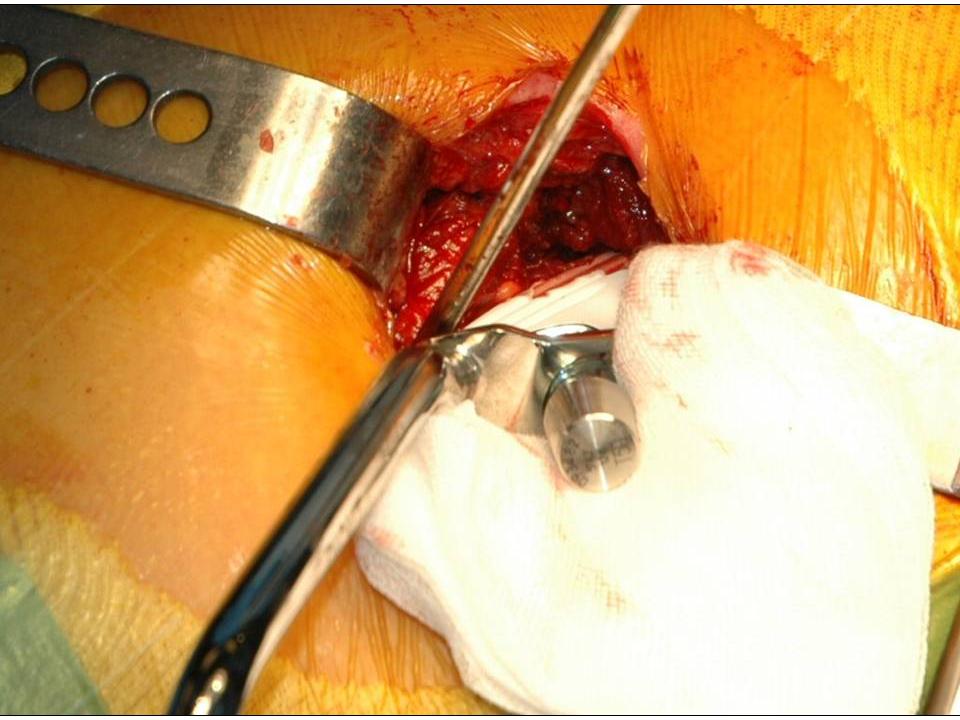
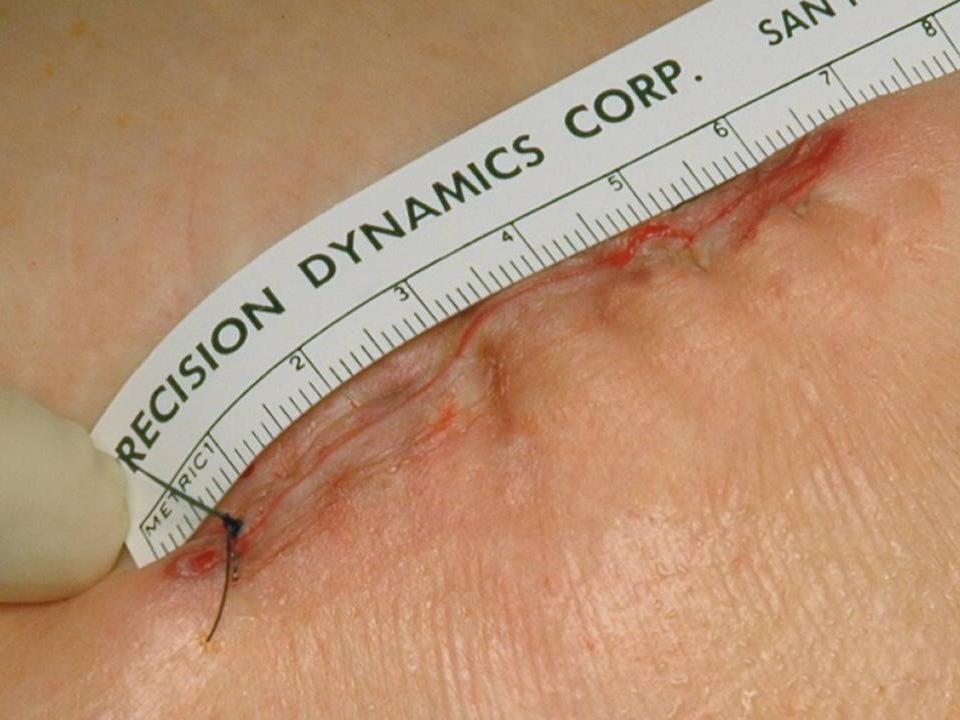
Wir wenden den sogenannten hinteren (dorsalen) minimal-invasiven Hüftgelenkersatz an. Diese Technik kann in der Regel bei allen Patienten angewendet werden. Die Patienten müssen nicht vorher selektioniert werden, während der Operation kann der Zugang jederzeit in einen klassischen hinteren Zugang erweitert werden, so dass sich der Chirurg nicht ein eine Sackgasse manövrieren kann. Auch starkes Übergewicht stellt keine Kontraindikation zum minimal-invasiven Verfahren dar. Selbstredend nimmt die Länge des Hautschnittes aber mit der Konfektionsgrösse des Patienten zu.